
استراحت بعد از سزارین بخش مهمی از روند بهبودی مادر پس از زایمان است که نقش تعیینکنندهای در سلامت جسمی و روانی او دارد. مراقبت درست در این دوره میتواند از بروز عوارض بعدی جلوگیری کرده و به بازگشت سریعتر بدن به وضعیت طبیعی کمک کند.برای آگاهی از ادامه مقاله و دریافت جدیدترین اطلاعات، با وب سایت دکتر ایرانی همراه باشید.
استراحت بعد از سزارین
فرایند بهبودی پس از زایمان سزارین نیازمند استراحت کافی و مدیریت صحیح دوران نقاهت است تا بدن بتواند بهدرستی ترمیم یابد. برخلاف زایمان طبیعی، در زایمان سزارین، بدن تحت عمل جراحی قرار میگیرد که شامل برشهایی در ناحیه شکم و رحم است. بنابراین، دوره نقاهت آن طولانیتر و نیازمند توجهات ویژهای است که در رأس آن، استراحت کافی قرار دارد. بیتوجهی به این مسئله میتواند منجر به عوارضی نظیر درد مزمن، باز شدن بخیهها یا تأخیر در ترمیم بافتی شود.
در روزهای ابتدایی پس از سزارین، توصیه میشود که مادر از انجام هرگونه فعالیت فیزیکی سنگین پرهیز کرده و بیشتر زمان خود را در حالت استراحت سپری کند. البته این استراحت باید بهصورت هوشمندانه و کنترلشده باشد، چرا که بیحرکتی مطلق نیز میتواند باعث عوارضی نظیر لخته شدن خون یا اختلال در عملکرد دستگاه گوارش شود. بنابراین، باید بین دورههای استراحت و تحرک سبک تعادل ایجاد شود.
اهمیت استراحت بعد از سزارین فقط به لحاظ جسمی نیست، بلکه ابعاد روانی نیز دارد. بسیاری از مادران پس از زایمان، با تغییرات هورمونی و عاطفی شدیدی مواجه میشوند. فراهم کردن شرایط مناسب برای استراحت جسمی و روانی میتواند نقش مهمی در پیشگیری از افسردگی پس از زایمان داشته باشد. همچنین، استراحت کافی به مادر کمک میکند تا تمرکز بیشتری بر تغذیه نوزاد، ایجاد پیوند عاطفی و بازیابی انرژی خود داشته باشد.
نکته مهم دیگر این است که مدت و کیفیت استراحت بعد از سزارین در افراد مختلف ممکن است متفاوت باشد و به عواملی نظیر سن، وضعیت جسمانی، وجود بیماریهای زمینهای، نوع جراحی و مراقبتهای پس از عمل بستگی دارد. بنابراین، پیروی از توصیههای پزشک و تیم مراقبتی در تعیین مدت زمان مناسب برای استراحت بسیار ضروری است.
استراحت بعد از زایمان سزارین
زایمان سزارین یکی از روشهای رایج تولد نوزاد است که طی آن با ایجاد برشهایی در ناحیه شکم و رحم، نوزاد خارج میشود. این عمل یک جراحی بزرگ محسوب میشود و بدن مادر پس از آن نیازمند دورهای از بهبودی و بازسازی است. استراحت بعد از زایمان سزارین از مهمترین عوامل مؤثر بر روند بهبودی و بازگشت عملکرد طبیعی بدن مادر است. در این دوره، توجه به اصول استراحت صحیح میتواند از عوارض متعدد جسمی و روانی جلوگیری کرده و شرایط مناسبی برای بازیابی توان جسمی و روحی فراهم آورد.
در هفتههای ابتدایی پس از سزارین، بدن مادر درگیر ترمیم بافتهای برش خورده و سازگاری با تغییرات پس از زایمان است. در این شرایط، خواب کافی، کاهش استرس و محدود کردن فعالیتهای بدنی نقش کلیدی دارند. برخلاف تصور رایج، استراحت مطلق به هیچ وجه توصیه نمیشود. بلکه منظور از استراحت، کاهش بار فیزیکی و پرهیز از حرکات سنگین است؛ در حالیکه انجام حرکات سبک و پیادهرویهای کوتاه به جلوگیری از عوارضی مانند لخته خون، یبوست و ضعف عضلانی کمک میکند. تعادل بین استراحت و تحرک ملایم باید بهدرستی رعایت شود.
نکته مهم دیگر آن است که استراحت تنها به جنبه جسمی محدود نمیشود. زایمان سزارین، بهویژه اگر ناگهانی یا به دلایل اضطراری انجام شده باشد، میتواند برای مادر استرسزا باشد. بنابراین، حمایت عاطفی و آرامش روانی در این دوران اهمیت زیادی دارد. استراحت کافی به مادر فرصت میدهد تا نهتنها بدن خود را بازیابی کند، بلکه از نظر روانی نیز ثبات بیشتری پیدا کرده و با شرایط جدید زندگی مانند مراقبت از نوزاد سازگار شود. وجود یک محیط آرام، حضور همراهان حمایتی و دوری از تنشهای خانوادگی میتواند روند استراحت را تسهیل کند.
استراحت بعد از سزارین شامل مواردی نظیر اجتناب از حمل اجسام سنگین، پرهیز از بالا و پایین رفتن مکرر از پله، خوابیدن در وضعیت صحیح و استفاده از پوشش مناسب برای حفاظت از زخم جراحی است. پزشکان معمولاً توصیه میکنند که مادران در ۶ تا ۸ هفته اول، از انجام فعالیتهایی که فشار زیادی به عضلات شکم وارد میکند خودداری کنند. همچنین، استفاده از بالشهای حمایتی در هنگام نشستن یا شیر دادن به نوزاد میتواند از فشار غیرضروری به ناحیه جراحی شده جلوگیری کند.
در نهایت، باید به این نکته اشاره کرد که سرعت بهبودی در افراد مختلف متفاوت است. بعضی از مادران ممکن است نیاز به استراحت طولانیتری داشته باشند، بهویژه در صورت بروز عوارض پس از جراحی یا وجود بیماریهای زمینهای. پایبندی به توصیههای پزشک، گوش دادن به سیگنالهای بدن و فراهم کردن شرایط مناسب برای استراحت، از اصول بنیادین در مراقبتهای پس از سزارین است. استراحت صحیح میتواند نهتنها روند جسمی بهبودی را تسریع بخشد، بلکه از بروز عوارض طولانیمدت نیز پیشگیری کند و سلامت عمومی مادر را در دوران پس از زایمان تضمین نماید.
مراقبت بعد سزارین
زایمان به روش سزارین با وجود مزایایی که در شرایط خاص پزشکی دارد، نیازمند توجهات ویژهای در دوره پس از عمل است. برخلاف زایمان طبیعی، در سزارین مادر تحت عمل جراحی شکم و رحم قرار میگیرد که با خود عوارض بالقوه و نیازهای خاص مراقبتی به همراه دارد. رعایت دقیق اصول مراقبت بعد سزارین میتواند نقش مهمی در تسریع روند بهبودی، پیشگیری از عفونت و بازگشت توان عملکردی بدن ایفا کند. این مراقبتها در دو سطح بیمارستانی و خانگی تعریف میشوند و باید بهصورت سیستماتیک و پیوسته دنبال شوند.
مهمترین مراقبتهای بعد از سزارین عبارتاند از:
-
مراقبت از زخم جراحی و بخیهها: تمیز نگهداشتن ناحیه بخیه و بررسی روزانه برای علائم عفونت مانند قرمزی، ترشح یا تورم اهمیت دارد.
-
مدیریت درد با داروهای مناسب: استفاده از مسکنهای تجویزشده توسط پزشک، در چهارچوب دوزهای مشخص شده.
-
جلوگیری از یبوست: تغذیه با فیبر بالا و مصرف مایعات برای کاهش فشار به عضلات شکمی و جلوگیری از فشار هنگام اجابت مزاج.
-
استفاده از شکمبند طبی: در صورت توصیه پزشک برای کاهش فشار و حمایت از ناحیه جراحیشده.
-
خوابیدن در وضعیت مناسب: به پهلو خوابیدن با قرار دادن بالش بین پاها برای کاهش کشش ناحیه شکم.
-
محدود کردن فعالیت فیزیکی سنگین: عدم بلند کردن اجسام سنگین، پرهیز از خم شدنهای مکرر و اجتناب از فعالیتهای شدید.
-
کنترل علائم غیرعادی: مثل تب، درد مداوم، خونریزی شدید یا ترشحات غیرطبیعی که باید فوراً به پزشک گزارش شود.
-
مراقبت از سلامت روان: گفتوگو با روانشناس در صورت بروز علائم افسردگی یا اضطراب بعد از زایمان.
-
تغذیه کافی و مناسب: مصرف غذاهای مغذی برای کمک به بهبودی زخم، بازیابی انرژی و تولید شیر باکیفیت برای نوزاد.
مراقبت پس از سزارین باید همزمان از ابعاد فیزیکی، روانی و تغذیهای صورت گیرد. زخم جراحی سزارین نهتنها نیاز به مراقبت مستقیم دارد، بلکه فشارهای محیطی و فیزیکی روزهای اول میتوانند روند بهبودی را مختل کنند.
اهمیت استراحت نسبی، تغذیه غنی از پروتئین، و کنترل عفونتهای احتمالی از نکاتی هستند که در مراقبت دقیق پس از سزارین باید رعایت شوند. در عین حال، بازگشت به فعالیتهای روزمره باید تدریجی و با هماهنگی پزشک انجام شود تا بدن بدون وارد آمدن فشار بیشازحد، قدرت خود را بازیابد. مادرانی که دچار اختلالات خواب یا تغییرات خلقی میشوند، باید حمایت عاطفی کافی از خانواده و اطرافیان دریافت کنند، زیرا سلامت روانی، تأثیر مستقیمی بر سلامت جسمی و روند ترمیم پس از عمل خواهد داشت.
مراقبت های بعد سزارین
عمل سزارین به عنوان یک جراحی بزرگ نیازمند توجه ویژهای در دوره پس از زایمان است تا بدن بتواند با موفقیت دوره نقاهت را پشت سر بگذارد. مراقبتهای بعد از سزارین نه تنها در تسریع روند ترمیم بدن مؤثر هستند، بلکه از بروز بسیاری از عوارض احتمالی مانند عفونت، درد مزمن، مشکلات گوارشی یا اختلالات روحی جلوگیری میکنند. این مراقبتها باید از زمان حضور در بیمارستان آغاز شوند و تا هفتهها پس از ترخیص در خانه ادامه یابند.
مهمترین مراقبتهای لازم پس از سزارین شامل موارد زیر است:
-
پایش علائم حیاتی در روزهای اول: شامل کنترل فشار خون، دمای بدن، نبض و وضعیت خونریزی رحمی که نشاندهنده وضعیت عمومی مادر پس از جراحی است.
-
پیشگیری از لخته شدن خون: توصیه به تحرکهای سبک در ساعات اولیه پس از عمل، مانند حرکت پاها در تخت یا نشستن کوتاهمدت برای به جریان انداختن خون.
-
رعایت بهداشت ناحیه جراحی: تمیز و خشک نگهداشتن بخیهها، عدم استفاده از مواد شیمیایی، و پوشش مناسب برای جلوگیری از عفونت.
-
مدیریت درد با استفاده از داروهای تجویزشده: شامل مسکنهای ایمن برای دوران شیردهی و رعایت دقیق دوز مصرفی.
-
حمایت تغذیهای مناسب: مصرف منابع غذایی غنی از آهن، پروتئین، ویتامین C و مایعات برای بازسازی بدن و افزایش کیفیت شیر.
-
رسیدگی به نیازهای روانی و عاطفی: حفظ ارتباط عاطفی با نوزاد، صحبت با همسر و خانواده درباره احساسات، و در صورت نیاز، مراجعه به روانشناس.
-
نظارت بر علائم هشداردهنده: مثل خونریزی شدید، تب، درد شدید در محل برش، ترشحات غیرطبیعی یا بوی بد زخم که نیاز به مراجعه فوری به پزشک دارد.
-
پرهیز از فعالیتهای شدید: اجتناب از بلند کردن اشیاء سنگین، رانندگی، ورزشهای سنگین یا کارهای سنگین خانگی حداقل تا ۶ هفته.
-
استفاده صحیح از شکمبند در صورت تجویز: جهت محافظت از بخیهها و کمک به بازگشت فرم عضلات شکم.
-
پیگیری جلسات معاینه پس از زایمان: برای بررسی وضعیت رحم، بخیهها، و اطمینان از روند ترمیم کامل بافتها.
توجه دقیق به مراقبتهای پس از سزارین به اندازه خود عمل اهمیت دارد. بسیاری از عوارض دیررس که میتوانند کیفیت زندگی مادر را تحت تأثیر قرار دهند، در صورت بیتوجهی به اصول مراقبتی بروز مییابند. برای مثال، بیتحرکی طولانیمدت ممکن است باعث لخته خون یا یبوست شود؛ یا بیدقتی در بهداشت زخم، احتمال بروز عفونت را بالا ببرد. همچنین نباید از نقش مهم سلامت روان غافل شد. برخی مادران پس از سزارین احساس ضعف، ناتوانی یا حتی افسردگی میکنند که نیازمند مراقبتهای حمایتی است. بهطور کلی، مجموعهای از اقدامات جسمی، تغذیهای، روانی و رفتاری در کنار هم میتوانند به بازگشت سلامت کامل مادر کمک کنند.
مراقبت از بخیه سزارین
یکی از مهمترین بخشهای روند بهبودی پس از زایمان سزارین، مراقبت صحیح و دقیق از محل بخیههاست. بخیه سزارین معمولاً در بخش پایینی شکم و بهصورت افقی زده میشود و بسته به نوع جراحی و روش بخیهزنی، ممکن است جذبی یا غیرجذبی باشد. در هر صورت، این ناحیه نیازمند توجه ویژهای است تا از بروز عفونت، باز شدن زخم یا تأخیر در ترمیم بافت جلوگیری شود. مراقبت از بخیه سزارین، نهتنها در تسریع فرایند التیام مؤثر است، بلکه نقش مهمی در کاهش جای زخم و بهبود ظاهری پوست نیز دارد.
در روزهای ابتدایی بعد از عمل، تیم پزشکی در بیمارستان مسئول بررسی وضعیت بخیه و نظافت اولیه زخم است. معمولاً زخم با پانسمان استریل پوشانده میشود و تعویض منظم آن طبق برنامه انجام میگیرد. هنگام ترخیص از بیمارستان، به مادر آموزش داده میشود که چگونه از زخم مراقبت کند، چه علائمی را جدی بگیرد و در چه مواردی باید فوراً به پزشک مراجعه نماید. شستوشوی زخم تا زمانی که پزشک اجازه نداده، نباید انجام شود و در صورت مجاز بودن، باید با آب ولرم و شویندههای غیرتحریکی انجام گیرد.
یکی از نکات کلیدی در مراقبت از بخیه، خشک نگه داشتن محل جراحی است. رطوبت یکی از عوامل مهم در رشد باکتریها و بروز عفونت محسوب میشود. بنابراین، پس از شستوشو باید با یک پارچه تمیز یا گاز استریل، زخم را بهآرامی خشک کرد. استفاده از کرمها یا پمادهای ترمیمی فقط در صورتی مجاز است که توسط پزشک تجویز شده باشند؛ چرا که برخی مواد میتوانند بافت زخم را تحریک کرده یا روند ترمیم را مختل کنند.
فعالیتهای فیزیکی نیز باید محدود شوند تا فشار ناگهانی یا کشش شدید به ناحیه بخیه وارد نشود. خم شدن زیاد، بلند کردن کودک از روی زمین یا انجام حرکات سریع میتواند به بخیهها آسیب بزند. پوشیدن لباسهای نرم و گشاد که بافت زخم را تحریک نمیکنند، یکی دیگر از اصول مراقبتی مهم است. همچنین استفاده از شکمبند طبی، در صورت تجویز پزشک، میتواند به حفظ ثبات ناحیه بخیه و جلوگیری از کشیدگی بافتها کمک کند.
نشانههای هشداردهندهای که باید جدی گرفته شوند شامل قرمزی شدید اطراف بخیه، تورم، ترشح زرد یا سبز رنگ، بوی بد از محل زخم، تب یا درد شدید موضعی هستند. در صورت مشاهده این علائم، باید فوراً به پزشک مراجعه کرد، زیرا ممکن است نشانههای عفونت یا باز شدن زخم باشند. همچنین در برخی موارد نادر، امکان بروز واکنش آلرژیک به مواد بخیه یا پانسمان وجود دارد که نیاز به رسیدگی فوری دارد.
در مجموع، مراقبت از بخیه سزارین باید با دقت، نظم و آگاهی کامل انجام شود. مادرانی که بهخوبی از زخم خود مراقبت میکنند، نهتنها از عوارض احتمالی جلوگیری میکنند، بلکه به ترمیم سریعتر بافتها، کاهش جای زخم و بازگشت راحتتر به فعالیتهای روزمره کمک مینمایند. همکاری کامل با تیم پزشکی و رعایت دقیق توصیههای تخصصی، کلید اصلی موفقیت در این مسیر است.
نحوه مراقبت از بخیه سزارین
مراقبت صحیح از بخیههای سزارین یکی از عوامل کلیدی در تضمین روند بهبودی، پیشگیری از عفونت و جلوگیری از بروز عوارض پس از عمل است. نحوه برخورد با زخم جراحی سزارین، چه در روزهای اولیه و چه در هفتههای پس از ترخیص، باید بر اساس اصول بهداشتی، پزشکی و توصیههای تخصصی باشد. مادران باید بدانند که بخیه سزارین یک زخم جراحی عمیق است که شامل چندین لایه از پوست و عضله میشود؛ بنابراین، رسیدگی به آن باید جدی گرفته شود.
اصول صحیح مراقبت از بخیه سزارین شامل موارد زیر است:
-
شستوشوی مناسب زخم در زمان مجاز: تا زمانی که پزشک اجازه نداده، از شستن مستقیم زخم خودداری شود. پس از آن، شستوشو با آب ولرم و شوینده ملایم (بدون عطر و الکل) انجام شود.
-
خشک نگه داشتن ناحیه بخیه: بعد از شستوشو، با گاز استریل یا پارچه تمیز، محل بخیه را بهآرامی خشک کرده و از رطوبت طولانیمدت اجتناب شود.
-
عدم استفاده از کرم یا پماد بدون تجویز: تنها پمادهای آنتیبیوتیکی یا ترمیمکنندهای که پزشک تجویز کرده مجاز هستند؛ استفاده خودسرانه ممکن است خطرناک باشد.
-
پوشیدن لباسهای نرم و نخی: لباسهای آزاد و نخی کمک میکنند تا زخم تنفس کند و از تحریک پوست اطراف بخیه جلوگیری میکنند.
-
تعویض بهموقع پانسمان در صورت لزوم: اگر زخم پانسمان دارد، طبق دستور پزشک تعویض شود. در صورت باز بودن زخم، تماس دستهای آلوده با آن ممنوع است.
-
پرهیز از فعالیتهای پر فشار: تا زمان بهبودی کامل بخیهها، از حرکات ناگهانی، بلند کردن بار سنگین، و فعالیتهای شدید اجتناب شود.
-
کنترل علائم غیرعادی: در صورت مشاهده ترشح غیرطبیعی، قرمزی، تورم یا بوی نامطبوع از محل بخیه، باید سریعاً با پزشک تماس گرفت.
-
استفاده از شکمبند طبی در صورت تجویز: شکمبند میتواند به محافظت از بخیه و کاهش کشش عضلات شکم کمک کند.
-
دوری از منابع آلودگی: در هفتههای اول، از رفتوآمد به محیطهای پر گرد و غبار، مکانهای شلوغ یا مرطوب پرهیز شود تا از عفونت جلوگیری گردد.
-
توجه به زمان کشیدن بخیه (در صورت غیرجذبی بودن): زمان مراجعه به پزشک برای کشیدن بخیهها باید دقیق رعایت شود تا از بهجا ماندن جای زخم یا پارگی پوست جلوگیری شود.
نحوه مراقبت از بخیههای سزارین باید بر اساس آموزش تخصصی و دقیق صورت گیرد. برخی مادران بهدلیل مشغله مراقبت از نوزاد، ممکن است مراقبت از زخم را نادیده بگیرند یا به آن توجه کافی نکنند. این بیتوجهی میتواند منجر به بروز عفونت، تأخیر در ترمیم یا حتی نیاز به جراحی مجدد شود. در نتیجه، باید نقش همراهان خانواده نیز در این دوره پررنگ باشد. نکته مهم دیگر این است که مراقبت از زخم باید با تغذیه مناسب، خواب کافی و کاهش استرس همراه باشد تا بدن بتواند با حداکثر توان به ترمیم خود بپردازد. آموزشهای دقیق در روزهای ترخیص و پیگیریهای پزشکی در هفتههای نخست پس از عمل، کمک شایانی به پیشگیری از عوارض خواهد کرد.
مراقبت های بعد سزارین در بیمارستان
پس از انجام عمل سزارین، مادر برای مدتی در بخش مراقبتهای بعد از عمل بستری میشود تا وضعیت عمومی او تحت نظارت دقیق قرار گیرد. این مرحله از مراقبت، بخش بسیار مهمی از روند درمان و بهبودی است، چرا که در این بازه، علائم حیاتی مادر، سلامت زخم جراحی، وضعیت رحم، خونریزی و واکنش بدن به بیهوشی یا بیحسی بررسی میشود. تیم پزشکی و پرستاری وظیفه دارند تا در ساعات اولیه پس از زایمان سزارین، از بروز هرگونه عارضه جدی پیشگیری کنند و زمینه را برای آغاز ترمیم بدن فراهم سازند.
مهمترین مراقبتهای بیمارستانی بعد از سزارین شامل موارد زیر هستند:
-
پایش علائم حیاتی: بررسی منظم فشار خون، ضربان قلب، دمای بدن و سطح اکسیژن برای ارزیابی وضعیت عمومی مادر.
-
بررسی خونریزی رحمی: ارزیابی میزان خونریزی واژینال برای تشخیص بهموقع خونریزی بیشازحد یا هماتوم.
-
بررسی محل بخیه و زخم: کنترل زخم از نظر تورم، قرمزی، ترشح یا درد غیرعادی توسط پرستار یا پزشک.
-
مدیریت درد: تجویز داروهای ضد درد و ضد التهاب به صورت تزریقی یا خوراکی بر اساس نیاز مادر.
-
پیشگیری از ترومبوز (لخته خون): تشویق به حرکت ملایم پاها در تخت، نشستن کوتاه و در برخی موارد استفاده از داروهای ضد انعقاد.
-
مراقبت از مجاری ادراری: بررسی وضعیت سوند ادراری، میزان و رنگ ادرار و حذف آن در زمان مناسب.
-
شروع تغذیه تدریجی: معمولاً با مایعات شفاف آغاز میشود و در صورت تحمل، به رژیم نرم تغییر مییابد.
-
ارزیابی رحم از طریق لمس شکم: بررسی انقباض رحم و بازگشت آن به حالت طبیعی توسط ماما یا پزشک.
-
تشویق به شیردهی اولیه: کمک به مادر برای شروع شیردهی و تماس پوستی با نوزاد جهت تقویت پیوند عاطفی و ترشح هورمون اکسیتوسین.
-
آموزش مراقبت خانگی: آموزش نکات مربوط به بهداشت زخم، علائم هشداردهنده و نحوه مراقبت از خود در منزل پیش از ترخیص.
مراقبتهای بیمارستانی در ساعات و روزهای ابتدایی بعد از عمل، زیربنای سلامت جسمی و روانی مادر را تشکیل میدهند. حضور پرستاران مجرب و دسترسی سریع به خدمات تخصصی، احتمال بروز عوارض حاد پس از جراحی را به میزان چشمگیری کاهش میدهد. نکته مهم این است که بسیاری از مادران در روز اول دچار تهوع، ضعف یا درد شکم هستند که در محیط بیمارستان قابل مدیریت است. همچنین، آموزش دقیق پیش از ترخیص، نقش حیاتی در ادامه مراقبتهای خانگی دارد. توصیه میشود در این مرحله، همراه بیمار نیز در آموزشها مشارکت داشته باشد تا بتواند پس از ترخیص بهطور مؤثر در فرآیند مراقبت مشارکت کند. آغاز فرآیند شیردهی در بیمارستان، نهتنها برای سلامت نوزاد اهمیت دارد، بلکه در تنظیم هورمونهای مادر و پیشگیری از خونریزی نیز تأثیرگذار است. به همین دلیل، مراقبتهای بیمارستانی پس از سزارین نباید صرفاً بهعنوان بستری فنی تلقی شود، بلکه مرحلهای حساس در بازسازی جسم و روان مادر بهشمار میرود.
مراقبت های بعد سزارین در خانه
پس از ترخیص از بیمارستان، بخش عمدهای از روند بهبودی مادر در محیط خانه طی میشود. این مرحله از مراقبت، به اندازه مراقبتهای بیمارستانی اهمیت دارد و مستلزم رعایت اصولی دقیق، آگاهانه و منظم است. بدن مادر پس از جراحی سزارین همچنان در حال بازسازی و ترمیم است و کوچکترین بیتوجهی ممکن است به عوارضی نظیر عفونت، باز شدن بخیهها، اختلالات حرکتی یا مشکلات روانی منجر شود. مراقبتهای بعد سزارین در خانه شامل مجموعهای از اقدامات روزانه، تغذیهای، بهداشتی و روانی است که باید بهطور منظم اجرا شوند.
اصلیترین مراقبتهای بعد از سزارین در خانه عبارتاند از:
-
رعایت بهداشت زخم جراحی: شستوشو و خشککردن محل بخیه طبق دستور پزشک، استفاده از لباسهای نخی و تعویض بهموقع پانسمان.
-
پرهیز از فعالیتهای سنگین: حداقل به مدت ۶ تا ۸ هفته از بلند کردن اجسام سنگین، رانندگی و انجام کارهای خانه خودداری شود.
-
استفاده منظم از داروهای تجویزی: شامل آنتیبیوتیکها، داروهای ضد درد و مکملهای تغذیهای.
-
مراقبت تغذیهای: مصرف غذاهای غنی از پروتئین، آهن، فیبر و ویتامینها برای ترمیم بهتر زخم و پیشگیری از یبوست.
-
تنظیم ساعات استراحت و خواب: خواب کافی در شب و چرتهای کوتاه روزانه برای بازسازی انرژی و حفظ سلامت روان.
-
پیادهروی سبک روزانه: در حد چند دقیقه در خانه یا حیاط برای پیشگیری از ترومبوز و بهبود عملکرد روده.
-
بررسی علائم هشداردهنده: نظیر درد غیرمعمول، خونریزی زیاد، قرمزی شدید یا ترشح از زخم که نیاز به مراجعه به پزشک دارد.
-
استفاده از شکمبند یا کمربند طبی: تنها در صورت تجویز پزشک برای حمایت از دیواره شکم.
-
مراقبت از سلامت روان: ایجاد محیطی آرام، حمایت عاطفی اطرافیان، و مراجعه به روانشناس در صورت بروز علائم افسردگی پس از زایمان.
-
رعایت اصول شیردهی: نشستن در وضعیت مناسب، استفاده از بالش شیردهی، و رسیدگی به سلامت سینهها برای پیشگیری از عفونت پستان.
دوران پس از سزارین در خانه نباید به عنوان بازگشت کامل به شرایط عادی تلقی شود، بلکه این مرحله نیاز به برنامهریزی دقیق و توجه مستمر دارد. مادر در این دوره همزمان با مراقبت از نوزاد باید به بهبودی خود نیز توجه داشته باشد. حمایت خانواده، بهویژه در انجام امور روزمره و مراقبت از کودک، اهمیت زیادی دارد. کمخوابی، اضطراب، خستگی و محدودیت حرکتی میتواند زمینهساز آسیبهای جسمی و روانی شود، بنابراین ایجاد فضایی امن و همراهی با مادر در این دوران بسیار حیاتی است. همچنین، جلسات پیگیری پزشکی نباید نادیده گرفته شود، چرا که ارزیابی وضعیت رحم، ترمیم زخم و بررسی وضعیت عمومی بدن تنها با معاینه تخصصی امکانپذیر است. مادرانی که مراقبتهای خانگی را بهدرستی اجرا میکنند، معمولاً در مدت زمان کمتری به سطح عملکرد طبیعی بازمیگردند و از عوارض بلندمدت در امان میمانند.
دوره نقاهت بعد از عمل سزارین
دوره نقاهت پس از زایمان سزارین، یکی از مراحل حساس و حیاتی برای سلامت جسمی و روانی مادر محسوب میشود. برخلاف زایمان طبیعی که روند بهبودی کوتاهتری دارد، سزارین یک جراحی بزرگ شکمی است که نیاز به زمان بیشتری برای بازسازی بافتها، کاهش التهاب و بازیابی عملکرد طبیعی اندامهای داخلی دارد. این دوره معمولاً بین ۶ تا ۸ هفته به طول میانجامد، اما بسته به شرایط جسمانی فرد، نوع جراحی، وجود عوارض یا بیماریهای زمینهای، ممکن است این مدت افزایش یابد. شناخت دقیق ویژگیهای این دوره و رعایت اصول مراقبتی آن، نقش مهمی در جلوگیری از بروز عوارض و تسریع روند بهبود ایفا میکند.
در هفتههای نخست، مادر با علائم متعددی مواجه است که بخشی از فرایند طبیعی ترمیم بدن به شمار میرود. درد در محل جراحی، ضعف عمومی، خونریزی خفیف رحمی، احساس سنگینی شکم، بیخوابی، نوسانات خلقی و کاهش انرژی از جمله موارد رایج در این مرحله هستند. مدیریت صحیح این نشانهها با استفاده از داروهای تجویزی، خواب کافی، استراحت منظم و تغذیه مناسب میتواند کیفیت دوره نقاهت را بهطور قابل توجهی بهبود بخشد. در این دوران، مادر باید با برنامهای متعادل بین استراحت و فعالیت سبک، از تحلیل رفتن عضلات جلوگیری کرده و از طرفی، از فشارهای ناگهانی و حرکات سنگین خودداری نماید.
یکی از عوامل تعیینکننده در طول دوره نقاهت، وضعیت زخم جراحی است. ترمیم لایههای مختلف شکم از پوست گرفته تا عضلات و بافت رحم، فرآیندی تدریجی است که نیاز به محافظت دقیق دارد. هرگونه فشار فیزیکی، عدم مراقبت از بخیه، یا بیتوجهی به بهداشت فردی ممکن است روند ترمیم را مختل کرده و منجر به عفونت یا باز شدن زخم شود. مادران باید با دقت محل بخیه را بررسی کرده و در صورت مشاهده علائمی مانند قرمزی، ترشح، درد غیرمعمول یا تب، بلافاصله به پزشک مراجعه نمایند.
از سوی دیگر، سلامت روانی در این دوره نباید نادیده گرفته شود. تغییرات هورمونی پس از زایمان، استرس ناشی از مراقبت از نوزاد، احساس خستگی مفرط و بیخوابی، میتواند مادر را در معرض افسردگی پس از زایمان قرار دهد. ایجاد یک محیط آرام و حمایتی، گفتوگو با اطرافیان و در صورت نیاز مشاوره با روانشناس، از راهکارهای مؤثر در حفظ سلامت روان است. همچنین، پیوند عاطفی با نوزاد در این دوران، در کاهش اضطراب و افزایش آرامش مادر مؤثر است.
مراجعه منظم به پزشک برای معاینه پس از زایمان، ارزیابی وضعیت رحم، کنترل فشار خون، بررسی زخم، و مشاوره درباره تغذیه، شیردهی و تنظیم فعالیتهای روزمره، بخش مهمی از نقاهت محسوب میشود. عدم حضور در این جلسات ممکن است منجر به نادیدهگرفتن علائم خطرناک یا عوارض پنهان شود. پزشک معمولاً براساس پیشرفت بهبودی، زمان بازگشت به فعالیتهای روزانه یا انجام ورزش را مشخص میکند و در صورت وجود مشکلات خاص مانند خونریزیهای غیرعادی، تب مزمن یا درد لگنی، بررسیهای بیشتر توصیه خواهد کرد.
در پایان، باید تأکید کرد که دوره نقاهت پس از سزارین، صرفاً یک بازه زمانی برای ترمیم فیزیکی نیست، بلکه فرصتی است برای بازسازی کامل بدن، تقویت روحیه، بازگشت به زندگی عادی و شکلگیری ارتباط عمیق با نوزاد. مادرانی که با آگاهی، نظم و حمایت اطرافیان این مرحله را طی میکنند، معمولاً تجربهای کمعارضهتر و موفقتر خواهند داشت.
دوره نقاهت بعد از عمل سزارین چند روز است
یکی از سؤالات رایج در میان مادرانی که عمل سزارین انجام دادهاند، مدتزمان دقیق دوره نقاهت است. واقعیت این است که پاسخ به این سؤال کاملاً وابسته به وضعیت عمومی سلامت مادر، شرایط انجام جراحی، وجود یا عدم وجود عوارض جانبی، و سطح مراقبتهای پس از عمل است. با این حال، در چارچوب عمومی پزشکی، دوره نقاهت کامل پس از سزارین معمولاً بین ۶ تا ۸ هفته در نظر گرفته میشود. با این وجود، بخش ابتدایی این بازه یعنی روزهای اول، از اهمیت ویژهای برخوردار است و نیاز به استراحت، مراقبت و پیگیری دقیق دارد.
در روزهای اول پس از جراحی، معمولاً مادر ۲ تا ۴ روز در بیمارستان بستری میماند. طی این مدت، تیم پزشکی علائم حیاتی، وضعیت زخم، خونریزی و توانایی مادر برای بازگشت به فعالیتهای پایه مانند نشستن، بلند شدن، غذا خوردن و مراقبت از نوزاد را مورد ارزیابی قرار میدهد. اگر وضعیت عمومی پایدار باشد، بیمار مرخص شده و ادامه مراقبتها در منزل صورت میگیرد. این روزهای ابتدایی بخشی از دوره بحرانی نقاهت محسوب میشوند که در آن، هرگونه بیتوجهی به زخم، بهداشت، تغذیه یا مصرف دارو میتواند روند بهبود را به تأخیر بیندازد یا عوارضی مانند عفونت، باز شدن بخیه یا درد مزمن ایجاد کند.
در هفته اول تا دوم پس از ترخیص، بسیاری از مادران هنوز احساس ضعف، خستگی، درد در ناحیه جراحی و گاهی ناتوانی در انجام فعالیتهای روزمره را تجربه میکنند. در این مرحله، توصیه میشود که مادر تنها وظایف بسیار سبک و ضروری را انجام دهد و از تحرک شدید، خم شدن، بلند کردن نوزاد از روی زمین یا رانندگی پرهیز کند. در همین دوران، زخم جراحی شروع به ترمیم سطحی میکند، اما ترمیم عمقی بافتها مانند عضلات شکمی و دیواره رحم زمان بیشتری نیاز دارد.
از هفته سوم به بعد، معمولاً شدت علائم جسمی کاهش مییابد و مادر بهتدریج توانایی انجام فعالیتهای سبکتر مانند پیادهروی، نشستنهای طولانیتر و مراقبتهای روزمره از نوزاد را پیدا میکند. با این حال، همچنان باید مراقب حرکات ناگهانی یا فعالیتهای سنگین بود، چرا که بافتها هنوز در مرحله بازسازی هستند و فشار بیشازحد ممکن است موجب پارگی یا آسیب مجدد شود. این دوره میانی از نقاهت برای پایهگذاری بازگشت تدریجی به وضعیت عادی زندگی بسیار حیاتی است.
در هفتههای ششم تا هشتم، اگر ترمیم بافتها بهخوبی صورت گرفته باشد و عارضه خاصی وجود نداشته باشد، پزشک ممکن است اجازه بازگشت کامل به فعالیتهای عادی، ورزشهای سبک، رابطه زناشویی و کار روزمره را صادر کند. البته این تصمیم بر اساس معاینه فیزیکی و وضعیت جسمی مادر اتخاذ میشود و هیچ بازه زمانی مطلقی برای همه وجود ندارد. برخی زنان ممکن است به دلیل بیماریهای زمینهای، عفونت، اضافهوزن یا مشکلات هورمونی به زمان بیشتری برای بهبودی کامل نیاز داشته باشند.
در نتیجه، اگرچه بهطور متوسط دوره نقاهت بعد از سزارین بین ۴۲ تا ۵۶ روز (۶ تا ۸ هفته) تعریف میشود، اما تجربه هر فرد میتواند متفاوت باشد. برخی مادران در هفتههای اول با سرعت خوبی بهبود مییابند و برخی دیگر حتی پس از گذشت دو ماه همچنان نیاز به مراقبت و محدودیت در فعالیت دارند. مهم آن است که مادران به بدن خود گوش دهند، علائم هشداردهنده را جدی بگیرند، از خود انتظار بازگشت فوری به شرایط پیش از زایمان نداشته باشند و با حمایت اطرافیان، این مسیر را با آرامش طی کنند.
مراقبت های بعد از عمل سزارین با بیحسی
عمل سزارین با بیحسی، که معمولاً به صورت بیحسی نخاعی یا اپیدورال انجام میشود، یکی از روشهای رایج برای کاهش درد و بهبود شرایط مادر در هنگام جراحی است. این نوع بیحسی به مادر اجازه میدهد در هنگام عمل هوشیار باشد اما ناحیه تحت عمل کاملاً بیحس شود. با این حال، مراقبتهای بعد از عمل سزارین با بیحسی تفاوتهایی با حالت بیهوشی عمومی دارد و نیازمند توجه ویژهای به عوارض احتمالی مرتبط با بیحسی و جراحی است.
اولین و مهمترین نکته پس از عمل، مراقبت از فشار خون و علائم حیاتی است. بیحسی نخاعی میتواند باعث افت فشار خون شود که در روزهای ابتدایی پس از عمل باید به دقت کنترل گردد. افت فشار خون ممکن است باعث سرگیجه، ضعف و حتی غش شود که برای مادر و نوزاد خطرناک است. بنابراین، پایش مستمر فشار خون توسط کادر درمان ضروری است و در صورت نیاز، مایعات و داروهای لازم تجویز میشود.
دومین نکته مهم، مراقبت از ناحیه بیحسی است. بعد از عمل، ممکن است احساس بیحسی یا ضعف در پاها وجود داشته باشد که معمولاً موقتی است و طی چند ساعت تا چند روز بهبود مییابد. در این مدت، مادر باید از بلند شدن ناگهانی یا انجام فعالیتهای سنگین پرهیز کند تا از زمین خوردن و آسیب جلوگیری شود. همچنین، تیم درمان باید وضعیت حس و حرکتی پاها را به طور منظم بررسی کند.
مدیریت درد پس از سزارین با بیحسی نیز اهمیت ویژهای دارد. هرچند بیحسی در حین عمل باعث کاهش درد میشود، اما پس از از بین رفتن اثر آن، درد محل جراحی میتواند شدید باشد. استفاده منظم از داروهای مسکن تجویز شده، رعایت استراحت کافی و کمک گرفتن از همراهان در امور روزمره، به کاهش درد و افزایش راحتی مادر کمک میکند.
یکی دیگر از مراقبتهای مهم، پیشگیری از عوارض مرتبط با بیحسی است. این موارد شامل سردردهای پس از بیحسی نخاعی، تهوع، استفراغ، و مشکلات ادراری است. سردردهای ناشی از نشت مایع مغزی-نخاعی معمولاً در چند روز اول پس از عمل رخ میدهد و نیاز به مراقبت و در صورت شدت یافتن، مراجعه پزشکی دارد. همچنین ممکن است نیاز به استفاده از سوند ادراری برای تسهیل تخلیه مثانه باشد که باید به صورت موقتی و با مراقبت انجام شود.
در نهایت، توجه به علائم هشداردهندهای مانند تب، درد شدید یا تورم پا، بیحسی طولانیمدت یا ضعف شدید در پاها، خونریزی غیرعادی یا ترشحات غیرطبیعی از محل جراحی بسیار مهم است. هرگونه علامتی که غیرطبیعی به نظر برسد باید فوراً به پزشک اطلاع داده شود.
مراقبتهای پس از عمل سزارین با بیحسی باید با دقت و همکاری نزدیک بین مادر، کادر درمان و خانواده انجام شود تا روند بهبودی سریعتر و بدون عوارض جانبی پیش برود. با رعایت نکات ذکر شده، مادر میتواند در شرایط مناسبتری به زندگی روزمره و مراقبت از نوزاد بازگردد.
تا چند روز بعد سزارین درد داریم
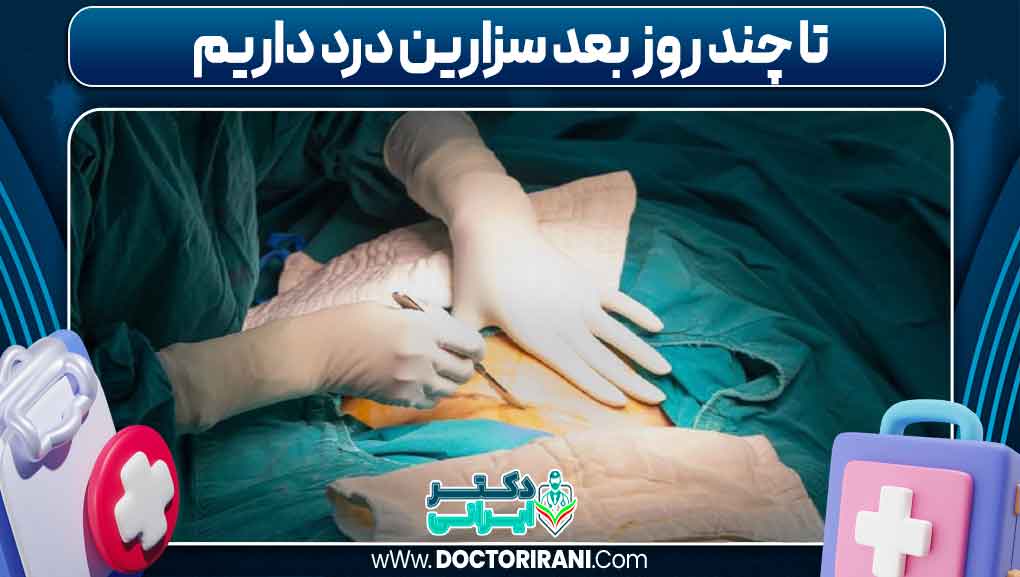
پس از انجام عمل سزارین، تجربه درد در ناحیه جراحی یک فرآیند طبیعی و انتظارپذیر است که نشاندهنده واکنش بدن به جراحت و آغاز روند ترمیم بافتها میباشد. شدت و مدت این درد بسته به عوامل متعددی مانند تکنیک جراحی، شرایط جسمانی مادر، وجود یا عدم وجود عوارض و نحوه مدیریت درد متفاوت است. معمولاً درد بعد از سزارین در چند روز اول پس از عمل بیشتر است و به تدریج با بهبود بافتها و کاهش التهاب کاهش مییابد.
در روزهای ابتدایی، درد ناشی از برش جراحی میتواند متوسط تا شدید باشد و معمولاً به کمک داروهای مسکن کنترل میشود. این درد ممکن است شامل درد سطحی پوست، عضلات شکمی و گاهی درد عمیقتر در ناحیه رحم باشد. بسیاری از زنان تا حدود ۴ تا ۷ روز پس از عمل، این درد را تجربه میکنند که با گذشت زمان و رعایت مراقبتهای لازم کاهش مییابد. در این مدت، استفاده منظم از مسکنهای تجویزی، استراحت کافی و اجتناب از فعالیتهای سنگین بسیار مهم است.
بعد از هفته اول، درد به طور معمول به شدت قابل توجهی کاهش مییابد و به شکل دردهای خفیف، حساسیت محل برش و احساس کشیدگی عضلات ظاهر میشود. این نشانهها معمولاً تا ۶ هفته پس از عمل ممکن است وجود داشته باشند و به عنوان بخشی از روند طبیعی بهبودی در نظر گرفته میشوند. اگر درد پس از این مدت ادامه یابد یا شدت آن افزایش یابد، نیاز به بررسیهای پزشکی دارد تا عفونت، چسبندگی یا دیگر مشکلات احتمالی تشخیص داده شود.
عوامل مؤثر در مدت زمان و شدت درد پس از سزارین شامل سن مادر، سابقه جراحیهای قبلی، میزان مراقبتهای پس از عمل، نحوه تغذیه، وضعیت روانی و حتی نوع بیحسی یا بیهوشی به کار رفته در عمل است. برای مثال، مادرانی که بیحسی موضعی داشتهاند معمولاً درد کمتری در مقایسه با بیهوشی عمومی تجربه میکنند. همچنین، توجه به مدیریت درد به موقع، مصرف داروهای تجویزی و استراحت کافی میتواند به کاهش مدت زمان درد کمک کند.
در پایان، باید تأکید کرد که درد پس از سزارین یک علامت طبیعی است که بدن را برای ترمیم و بازسازی آماده میکند، اما اگر این درد غیرقابل تحمل، مداوم یا همراه با علائم دیگری مانند تب، ترشح بدبو یا تورم باشد، باید فوراً به پزشک مراجعه شود. رعایت مراقبتهای پزشکی، استفاده از مسکنهای مناسب و پیگیری منظم شرایط سلامت، کلید عبور موفق از این مرحله است.
درد سزارین کی خوب میشه
درد پس از عمل سزارین معمولاً در روزهای اول شدت بیشتری دارد و به تدریج طی ۲ تا ۴ هفته کاهش مییابد. در هفتههای اول، درد ناشی از برش جراحی و التهاب بافتها طبیعی است و با مصرف مسکنهای تجویزی قابل کنترل میباشد. در این مدت، مادر باید از فعالیتهای سنگین و فشار روی ناحیه شکم پرهیز کند تا روند بهبودی تسریع شود.
معمولاً پس از یک ماه، درد قابل توجهی باقی نمیماند و تنها ممکن است در مواردی احساس حساسیت یا کشیدگی خفیف در محل زخم باقی بماند. در صورتی که درد بیشتر از ۶ هفته ادامه داشته باشد یا شدت آن افزایش یابد، ممکن است نشانه عفونت، چسبندگی بافت یا مشکلات دیگر باشد و باید به پزشک مراجعه شود.
عوامل موثر در کاهش درد شامل مراقبتهای صحیح پس از عمل، تغذیه مناسب، استراحت کافی و پیروی از توصیههای پزشک است. در نهایت، هر فرد با توجه به شرایط بدنی و نحوه جراحی ممکن است دوره بهبودی متفاوتی داشته باشد، اما به طور کلی، درد سزارین در عرض ۴ تا ۶ هفته بهبود مییابد.
درد رحم بعد از سزارین
درد رحم پس از سزارین بخشی طبیعی از روند بهبودی است که به علت انقباضات رحم برای بازگشت به اندازه طبیعی رخ میدهد. این درد معمولاً چند روز تا یک هفته ادامه دارد و به شکل گرفتگی یا فشار در ناحیه پایین شکم حس میشود. انقباضات رحم برای توقف خونریزی و ترمیم دیواره داخلی آن ضروری هستند.
شدت درد رحم پس از سزارین کمتر از درد زایمان طبیعی است اما میتواند همراه با خونریزی واژینال باشد. مصرف مسکنهای تجویزی، استراحت کافی و مراقبتهای پزشکی مناسب به کاهش این درد کمک میکند. در صورتی که درد بسیار شدید، مداوم یا همراه با علائم غیرعادی مانند تب یا خونریزی زیاد باشد، باید فوراً به پزشک مراجعه کرد.
درد رحم بعد از سزارین معمولاً در عرض چند روز فروکش میکند و با بهبود عمومی مادر همزمان است.
نحوه صحیح خوابیدن بعد از عمل سزارین

خوابیدن صحیح پس از عمل سزارین اهمیت زیادی در کاهش درد، تسریع بهبودی و جلوگیری از فشار بر بخیهها دارد. بهترین حالت خوابیدن به صورت نیمهنشسته یا به پهلو است تا فشار مستقیم روی ناحیه برش جراحی کاهش یابد. استفاده از چند بالش برای حمایت از پشت و زیر زانوها کمک میکند راحتتر بخوابید.
خوابیدن به پشت در روزهای اولیه ممکن است باعث فشار روی بخیه و افزایش درد شود و بهتر است تا حد امکان محدود شود. همچنین باید از چرخیدن ناگهانی یا بلند شدن سریع جلوگیری کرد تا از کشیدگی عضلات و باز شدن بخیه پیشگیری شود.
تغییر موقعیت خواب به آرامی و با دقت، همراه با رعایت توصیههای پزشکی، به بهبود سریعتر و کاهش ناراحتی کمک میکند.
نشستن زیاد بعد از سزارین
نشستن طولانیمدت پس از سزارین میتواند به بخیهها فشار وارد کند و روند بهبودی را کند نماید. بهتر است مادران به طور متناوب از حالت نشسته بلند شوند و پیادهروی کوتاه داشته باشند تا گردش خون بهبود یابد و خطر لخته شدن خون کاهش پیدا کند.
در روزهای اول، بهتر است نشستن روی سطوح نرم و استفاده از بالش حلقوی برای کاهش فشار روی زخم انجام شود. همچنین رعایت حالت صحیح نشستن، با کمر صاف و استفاده از تکیهگاه، از آسیب به محل جراحی جلوگیری میکند.
نشستن طولانی بدون حرکت ممکن است منجر به درد کمر و افزایش ناراحتی شود، بنابراین تعادل بین استراحت و فعالیت خفیف اهمیت زیادی دارد.
مدت زمان ریکاوری بعد از عمل سزارین

مدت زمان بهبودی کامل بعد از سزارین معمولاً بین ۶ تا ۸ هفته است. در این مدت، ترمیم زخم جراحی، کاهش درد و بازگشت عملکرد طبیعی بدن اتفاق میافتد. البته هر فرد با توجه به شرایط جسمانی، نحوه جراحی و مراقبتهای پس از عمل، ممکن است زمان متفاوتی نیاز داشته باشد.
فعالیتهای سبک مانند پیادهروی در هفتههای اولیه توصیه میشود، اما باید از انجام فعالیتهای سنگین، بلند کردن اجسام سنگین و ورزشهای شدید خودداری کرد. رعایت نکات پزشکی و استراحت کافی باعث تسریع روند بهبودی میشود.
مادر باید به بدن خود گوش دهد و در صورت بروز هرگونه علائم غیرطبیعی مانند درد شدید یا ترشح، به پزشک مراجعه کند.
درد شکم بعد از سزارین کی خوب میشه
درد شکم پس از سزارین معمولاً در ۲ تا ۴ هفته اول کاهش قابل توجهی دارد. این درد به دلیل جراحت بافتها و انقباض رحم است و با مراقبتهای مناسب و مصرف مسکنها کنترل میشود. درد شدید یا طولانیتر از ۶ هفته نیازمند بررسی پزشکی است.
با گذشت زمان، التهاب کاهش یافته و زخم بهبود مییابد، بنابراین درد به تدریج فروکش میکند. پیادهروی سبک و استراحت مناسب به تسریع این روند کمک میکند.
مراحل زایمان سزارین
زایمان سزارین شامل چند مرحله اصلی است. ابتدا مادر به بخش عمل منتقل میشود و تحت بیحسی یا بیهوشی قرار میگیرد. سپس جراح برشی در پوست شکم و لایههای زیرین ایجاد میکند تا رحم را باز کند. نوزاد از طریق این برش خارج میشود، سپس جفت برداشته شده و محل برش دوخته میشود.
در طول عمل، کنترل علائم حیاتی مادر و وضعیت نوزاد به دقت انجام میشود. پس از پایان جراحی، مادر به بخش ریکاوری منتقل شده و تحت مراقبتهای ویژه قرار میگیرد تا از بروز عوارض جلوگیری شود.
این فرآیند معمولاً بین ۳۰ تا ۶۰ دقیقه طول میکشد و با رعایت نکات پزشکی، ایمنی بالایی دارد.
عمل سزارین خارج از رحم
عمل سزارین خارج از رحم به وضعیتی گفته میشود که جنین در خارج از رحم، معمولاً در لولههای رحمی، رشد کند که به آن حاملگی خارج رحمی میگویند. این حالت نیازمند اقدام فوری پزشکی است چون نمیتوان زایمان طبیعی یا سزارین معمولی انجام داد.
در صورت تشخیص حاملگی خارج رحمی، جراحی فوری برای خارج کردن جنین و جلوگیری از خونریزی شدید انجام میشود. این جراحی معمولاً شامل برداشتن لوله رحم آسیبدیده یا حفظ آن با توجه به شرایط است.
این نوع جراحی با سزارین معمولی تفاوت دارد و هدف اصلی حفظ جان مادر است.
سخن آخر:
پس از انجام عمل سزارین، بدن نیازمند زمان و مراقبت ویژه برای ترمیم زخمها، بازسازی عضلات و بازیابی توان است. استراحت کافی، پرهیز از فعالیتهای سنگین، تغذیه مناسب و رعایت بهداشت زخم جراحی از اصول اساسی در این دوره هستند. همچنین خواب منظم، مصرف مایعات فراوان و حمایت عاطفی از سوی اطرافیان، در تسریع روند بهبودی نقش مهمی ایفا میکنند. هرگونه احساس درد شدید، تب یا علائم غیرعادی باید بهسرعت به پزشک گزارش شود. با رعایت این نکات، مادر میتواند با آرامش و سلامت، دوران نقاهت پس از سزارین را پشت سر بگذارد و برای مراقبت بهتر از نوزاد خود آماده شود.
⏬مقالات پیشنهادی برای شما عزیزان⏬
 دکتر ایرانی DoctorIrani | بررسی و تحلیل مسائل پزشکی روز دنیا و مشاوره تخصصی
دکتر ایرانی DoctorIrani | بررسی و تحلیل مسائل پزشکی روز دنیا و مشاوره تخصصی

