پریکاردیت به التهاب پردهای نازک و محافظی گفته میشود که قلب را احاطه کرده و به آن پریکارد میگویند. این التهاب میتواند به دلایل مختلفی مانند عفونتهای ویروسی، باکتریایی، بیماریهای خودایمنی یا آسیبهای جسمی ایجاد شود.برای آگاهی از ادامه مقاله و دریافت جدیدترین اطلاعات، با وب سایت دکتر ایرانی همراه باشید.
پریکاردیت چیست
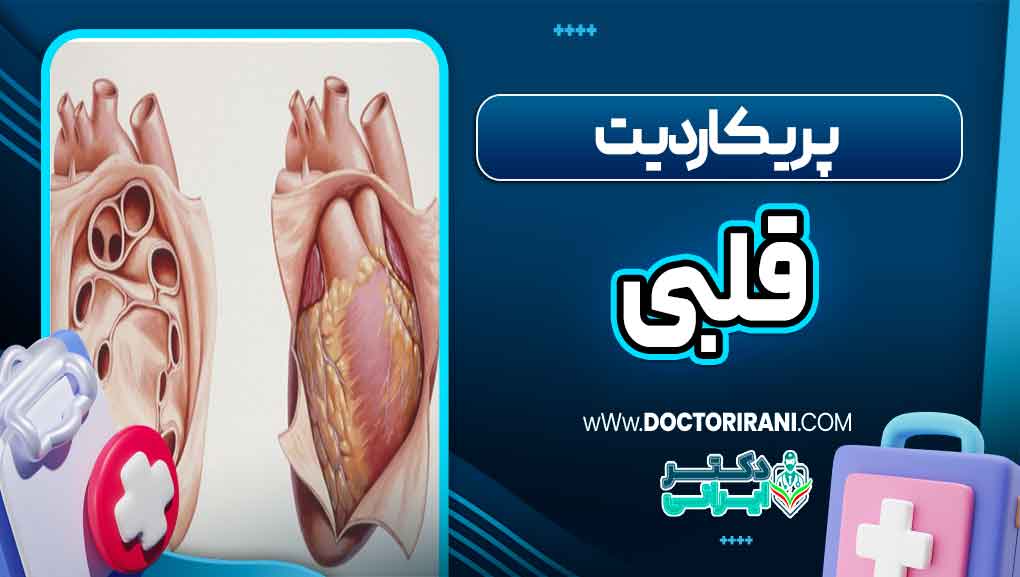
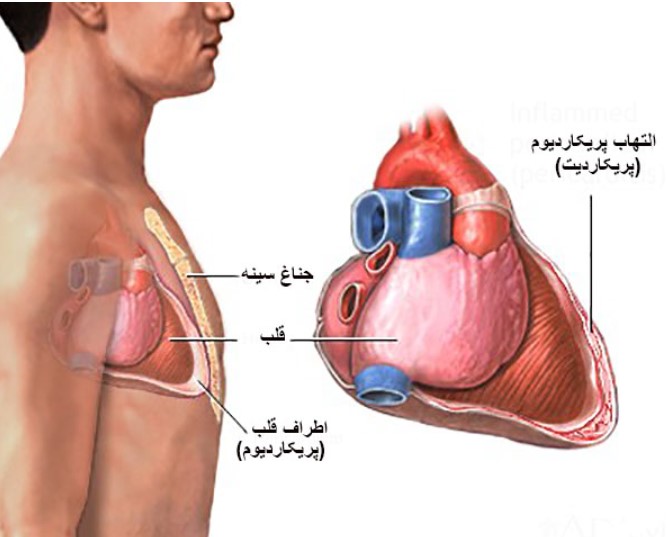
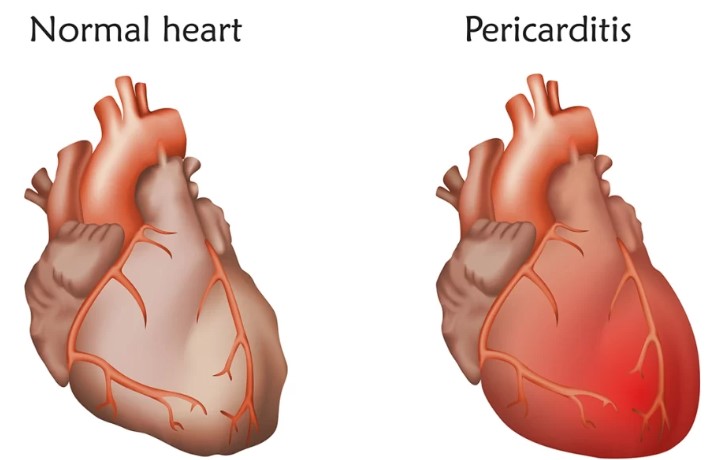
پریکاردیت به التهاب پرده پریکارد یا همان غشای دو لایهای اطراف قلب گفته میشود که نقش محافظت و تسهیل حرکت قلب در قفسه سینه را دارد. این التهاب میتواند به دلایل مختلفی از جمله عفونتهای ویروسی، باکتریایی، خودایمنی یا عوامل غیرعفونی ایجاد شود و موجب اختلال در عملکرد طبیعی قلب گردد. پریکاردیت ممکن است به صورت حاد، مزمن یا مکرر ظاهر شود و شدت علائم بسته به علت و میزان التهاب متفاوت است.
التهاب پرده پریکارد منجر به افزایش تولید مایع بین دو لایه پریکارد میشود که در موارد شدید میتواند باعث تجمع مایع و ایجاد افیوژن پریکاردی شود. این وضعیت میتواند با فشردهسازی قلب همراه باشد و عملکرد قلب را به طور جدی مختل کند. علاوه بر این، التهاب مزمن پریکارد ممکن است موجب ضخیم شدن و چسبندگی پرده شود که به آن پریکاردیت مزمن میگویند.
تشخیص پریکاردیت معمولاً بر اساس شرح حال، معاینه بالینی و یافتههای تصویربرداری مانند اکوکاردیوگرافی و نوار قلب انجام میگیرد. درمان به موقع و دقیق التهاب پریکارد میتواند از پیشرفت بیماری و بروز عوارض جدی مانند تامپوناد قلبی جلوگیری کند. همچنین، شناخت علل زمینهای التهاب برای تعیین استراتژی درمانی مناسب اهمیت بالایی دارد.
پریکاردیت چیست
پریکاردیت التهاب پرده پریکارد است که یک غشای دو لایهای محافظ قلب به شمار میآید و نقش مهمی در محافظت و تسهیل حرکات قلب در قفسه سینه ایفا میکند. این پرده از یک لایه بیرونی فیبروزی و یک لایه داخلی صفاقی تشکیل شده است که اطراف قلب را میپوشاند و مایعی بین دو لایه آن وجود دارد تا از اصطکاک قلب با ساختارهای اطراف جلوگیری کند. التهاب پریکارد میتواند ناشی از علل متنوعی باشد که شایعترین آنها عفونتهای ویروسی است، ولی دلایل دیگری مانند عفونتهای باکتریایی، بیماریهای خودایمنی، ضربه به قفسه سینه، یا بیماریهای متابولیک نیز ممکن است زمینهساز این التهاب باشند.
التهاب پرده پریکارد باعث افزایش تولید مایع بین دو لایه پرده میشود که در صورت تجمع بیش از حد، میتواند منجر به افیوژن پریکاردی (تجمع مایع در فضای پریکارد) شود. این تجمع مایع در موارد شدید، فشار زیادی بر قلب وارد میکند و عملکرد طبیعی قلب را مختل میکند که به این وضعیت تامپوناد قلبی گفته میشود. پریکاردیت ممکن است به شکل حاد (کوتاهمدت)، مزمن (بلندمدت) یا عودکننده باشد که هر یک ویژگیها و چالشهای درمانی خاص خود را دارند.
تشخیص پریکاردیت بر اساس علائم بالینی مانند درد قفسه سینه، معاینه فیزیکی، و روشهای تصویربرداری انجام میشود. اکوکاردیوگرافی، نوار قلب (ECG)، و گاهی MRI قلبی از ابزارهای مهم در این زمینه هستند. تشخیص دقیق علت التهاب برای انتخاب درمان مناسب اهمیت ویژهای دارد. درمان به موقع التهاب پریکارد به کاهش عوارض جدی و بهبود کیفیت زندگی بیماران کمک میکند و در برخی موارد پیشگیری از پیشرفت به شرایط تهدیدکننده زندگی مانند تامپوناد قلبی را امکانپذیر میسازد.
علائم پریکاردیت
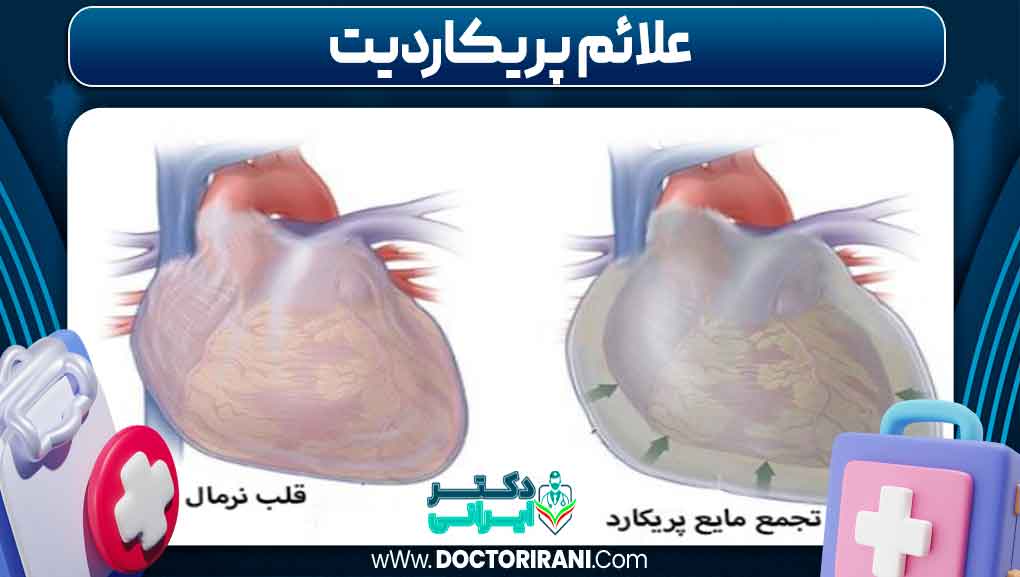
علائم پریکاردیت معمولاً به صورت ناگهانی و با شدت متفاوت ظاهر میشوند و میتوانند از خفیف تا شدید متغیر باشند. شایعترین علامت، درد قفسه سینه است که اغلب به صورت درد تیز، سوزشی یا فشارنده توصیف میشود و معمولاً در ناحیه مرکزی یا سمت چپ قفسه سینه احساس میشود. این درد ممکن است با تنفس عمیق، سرفه، یا تغییر وضعیت بدن تشدید شود و با نشستن یا خم شدن به جلو کاهش یابد، که از نشانههای مهم در افتراق آن از دردهای قلبی دیگر است.
علاوه بر درد، بیماران ممکن است علائم دیگری مانند تنگی نفس، تب، خستگی، ضعف عمومی و گاهی سرفه خشک را تجربه کنند. در مواردی که التهاب منجر به تجمع مایع در پرده پریکارد شود، ممکن است علائم ناشی از فشار بر قلب مانند ورم اندامها، افزایش وزن به دلیل احتباس مایعات، یا ضربان نامنظم قلب ظاهر شود. این علائم میتوانند بسته به علت و شدت بیماری متفاوت باشند و در برخی موارد نیازمند ارزیابی دقیقتر و پیگیری مستمر هستند.
معاینه بالینی نیز میتواند علائمی مانند صدای مالش پریکاردی (Pericardial friction rub) را نشان دهد که به صورت صدای خشن و سایشی در هنگام معاینه با گوشی طبی قابل شنیدن است. این صدا ناشی از مالش لایههای التهاب یافته پرده پریکارد بر یکدیگر است و وجود آن کمک مهمی در تشخیص پریکاردیت محسوب میشود. در مجموع، شناخت و توجه به این علائم برای تشخیص به موقع و درمان مؤثر بیماری اهمیت فراوانی دارد.
علائم پریکاردیت در نوار قلب
نوار قلب یا الکتروکاردیوگرام (ECG) یکی از ابزارهای تشخیصی کلیدی در ارزیابی بیماران مبتلا به پریکاردیت است و تغییرات خاصی را در این بیماری نشان میدهد. یکی از نشانههای کلاسیک پریکاردیت در ECG، افزایش ارتفاع موج ST در چند لید (معمولاً در لیدهای انفریکال، لترال و آنتریور) است که با شیب ملایم همراه بوده و معمولاً با الگوهای تغییر یافته در سایر بیماریهای قلبی متفاوت است. این افزایش موج ST معمولاً گسترده و همگراست و برخلاف انفارکتوس قلبی، محدود به یک ناحیه خاص نیست.
علاوه بر موج ST، موج T در مراحل بعدی بیماری ممکن است معکوس شود که نشانهای از تغییرات در مرحله ترمیم التهاب پریکارد است. یکی دیگر از ویژگیهای مهم پریکاردیت در ECG، نبود تغییرات پاتولوژیک در موج Q است که کمک میکند این بیماری از انفارکتوس میوکارد متمایز شود. همچنین، تغییرات PR در برخی موارد کاهش یافته یا پایین آمده دیده میشود که نشانگر التهاب و درگیری پریکارد است.
تشخیص پریکاردیت از طریق نوار قلب نیازمند بررسی دقیق توسط پزشک متخصص است زیرا برخی تغییرات ECG میتوانند در بیماریهای دیگر قلبی نیز مشاهده شوند. ترکیب یافتههای ECG با علائم بالینی، معاینه فیزیکی و تصویربرداری قلبی، به تشخیص دقیق و مدیریت به موقع پریکاردیت کمک میکند. در مجموع، تغییرات ECG ابزاری مفید و غیرتهاجمی برای پیگیری پیشرفت یا بهبود بیماری محسوب میشود.
علائم پریکاردیت حاد
پریکاردیت حاد به التهاب سریع و ناگهانی پرده پریکارد اطلاق میشود که معمولاً ظرف چند هفته بروز میکند و میتواند ناشی از عفونت ویروسی، باکتریایی، بیماریهای خودایمنی یا آسیبهای فیزیکی باشد. علائم پریکاردیت حاد معمولاً با درد شدید و مداوم در قفسه سینه آغاز میشود که اغلب به پشت یا شانهها انتشار مییابد و با تنفس عمیق یا سرفه تشدید میشود. این درد به خصوص هنگام دراز کشیدن بیشتر شده و با نشستن یا خم شدن به جلو کاهش مییابد که نشانهای کلیدی برای تشخیص است.
علاوه بر درد قفسه سینه، بیماران ممکن است تب، تپش قلب، تنگی نفس و خستگی شدید را تجربه کنند. معاینه بالینی اغلب صدای مالش پریکاردی را نشان میدهد که ناشی از اصطکاک لایههای ملتهب پریکارد است و به صورت صدای خشن و کوتاه با گوشی طبی شنیده میشود. در برخی موارد، تجمع مایع در پریکارد (افیوژن) رخ میدهد که میتواند منجر به کاهش عملکرد قلب و بروز علائم نارسایی قلبی شود.
تشخیص پریکاردیت حاد بر اساس علائم بالینی، نوار قلب، اکوکاردیوگرافی و آزمایشهای خونی انجام میشود. درمان این نوع پریکاردیت معمولاً شامل داروهای ضدالتهاب غیر استروئیدی، داروهای کورتیکواستروئید در موارد مقاوم و درمان علت زمینهای میباشد. پیگیری دقیق و مراقبت پزشکی لازم است تا از پیشرفت بیماری به شکل مزمن یا عودکننده جلوگیری شود و عوارض جدی مانند تامپوناد قلبی پیش نیاید.
علت پریکاردیت قلب چیست

علت پریکاردیت
پریکاردیت میتواند به دلایل مختلفی ایجاد شود که اغلب به عوامل عفونی و غیرعفونی تقسیم میشوند. شایعترین علت پریکاردیت، عفونتهای ویروسی مانند آدنوویروس، انتروویروس و پاروویروس است که منجر به التهاب پرده پریکارد میشوند. علاوه بر ویروسها، عفونتهای باکتریایی، قارچی یا انگلی نیز میتوانند باعث پریکاردیت شوند، اگرچه این موارد نسبتاً کمتر شایع هستند و معمولاً در بیماران با سیستم ایمنی ضعیف یا پس از جراحیهای قلبی دیده میشوند.
علل غیرعفونی پریکاردیت شامل بیماریهای خودایمنی مانند لوپوس، روماتوئید آرتریت و اسکلرودرمی است که در آن سیستم ایمنی بدن به اشتباه به پرده پریکارد حمله میکند. همچنین، آسیبهای فیزیکی مانند ضربه به قفسه سینه، جراحیهای قلبی، پرتودرمانی قفسه سینه و برخی داروها میتوانند منجر به التهاب پریکارد شوند. شرایط متابولیک مانند اورمی (افزایش سطح اوره خون در نارسایی کلیه) نیز از دیگر علل مهم پریکاردیت به شمار میروند.
تشخیص دقیق علت پریکاردیت اهمیت فراوانی دارد زیرا درمان و پیشآگهی بیماری به آن بستگی دارد. ارزیابیهای آزمایشگاهی، تصویربرداری قلبی و بررسی تاریخچه پزشکی بیمار از مهمترین ابزارهای تشخیصی هستند. گاهی نیاز به نمونهبرداری از مایع پریکارد برای شناسایی عامل بیماریزا وجود دارد. توجه به علل زمینهای همچنین به پیشگیری از عود یا پیشرفت بیماری کمک میکند.
جراحی پریکاردیت
عمل پریکاردیت قلب
عمل یا جراحی مرتبط با پریکاردیت معمولاً زمانی ضرورت پیدا میکند که التهاب پرده پریکارد باعث ایجاد عوارض جدی شود، به ویژه در مواردی که تجمع مایع پریکاردی (افیوژن) به حدی برسد که عملکرد قلب را مختل کند یا بیماری مزمن و ضخیمشدن پریکارد ایجاد شود. یکی از مهمترین اقدامات جراحی، پریکاردیوستومی است که در آن بخشی از پرده پریکارد برای تخلیه مایع اضافی برداشته میشود و فشار روی قلب کاهش مییابد. این روش در موارد تامپوناد قلبی یا افیوژنهای مقاوم به درمان دارویی کاربرد دارد.
در برخی بیماران، التهاب مزمن پریکارد میتواند باعث فیبروز و چسبندگی لایههای پریکارد به یکدیگر شود که به آن پریکاردیت کنستریکتیو یا مزمن گفته میشود. در این شرایط، جراحی پریکاردکتومی که شامل برداشتن کامل یا جزئی پریکارد است، انجام میشود تا فشار روی قلب برداشته شود و عملکرد قلب بهبود یابد. این جراحی معمولاً پیچیده است و نیاز به تیم جراحی تخصصی و مراقبتهای پس از عمل دقیق دارد.
عوامل تصمیمگیرنده برای انجام عمل جراحی شامل شدت علائم، میزان اختلال عملکرد قلب، پاسخ به درمانهای دارویی و وجود عوارض تهدیدکننده زندگی است. پس از عمل، مراقبتهای طولانیمدت و پیگیری منظم برای جلوگیری از عود یا مشکلات جدید ضروری است. تکنولوژیهای نوین و روشهای کم تهاجمی در زمینه جراحیهای پریکاردی، روند درمان را تسهیل کرده و نتایج بهتری را برای بیماران فراهم کردهاند.
پریکاردیت افیوژن
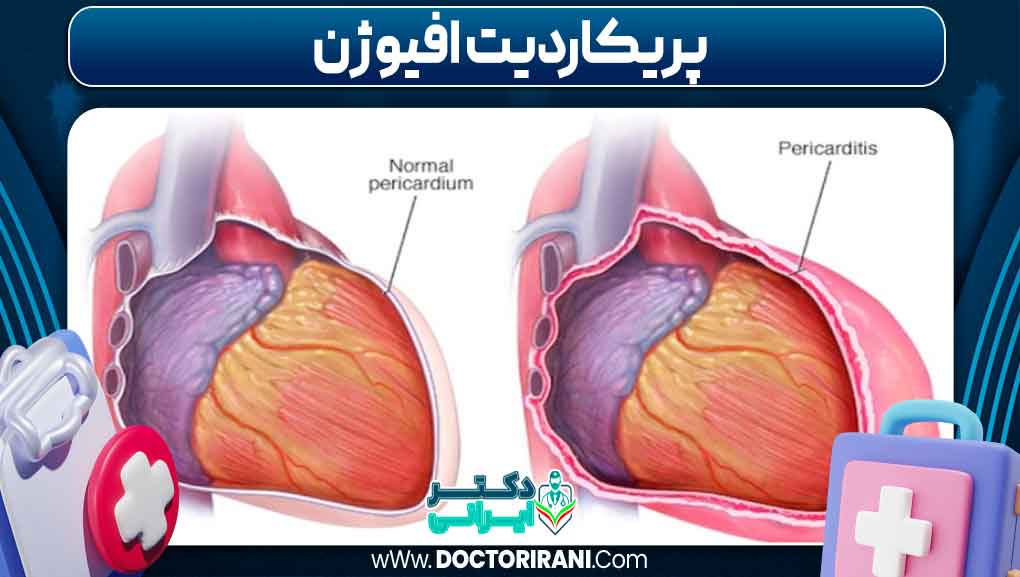
پریکاردیت افیوژن به تجمع غیرطبیعی مایع در فضای بین دو لایه پرده پریکارد اطلاق میشود که اغلب ناشی از التهاب پرده پریکارد است. این تجمع مایع میتواند به سرعت یا به تدریج ایجاد شود و در صورتی که حجم مایع زیاد باشد، فشار قابل توجهی بر قلب وارد کرده و عملکرد آن را مختل میکند. این وضعیت میتواند ناشی از علل مختلفی از جمله عفونتها، بیماریهای خودایمنی، نارسایی کلیه و تومورها باشد.
علائم پریکاردیت افیوژن شامل تنگی نفس، درد قفسه سینه، ضعف، و تورم اندامها است که بسته به میزان و سرعت تجمع مایع متفاوت است. در موارد شدید، تجمع مایع میتواند منجر به تامپوناد قلبی شود که یک اورژانس پزشکی است و نیاز به تخلیه سریع مایع دارد. تشخیص پریکاردیت افیوژن معمولاً از طریق اکوکاردیوگرافی انجام میشود که به طور دقیق وجود و میزان مایع را نشان میدهد.
درمان پریکاردیت افیوژن بستگی به علت زمینهای و شدت بیماری دارد. در موارد خفیف، داروهای ضدالتهاب و درمان علت اصلی کافی است، اما در موارد شدیدتر ممکن است نیاز به تخلیه مایع از فضای پریکارد از طریق پریکاردیو سنتز یا جراحی باشد. پیگیری دقیق و مراقبتهای مداوم برای جلوگیری از عود بیماری و حفظ عملکرد قلب ضروری است.
پریکاردیت اورمیک
پریکاردیت اورمیک نوعی التهاب پرده پریکارد است که در اثر تجمع مواد سمی ناشی از نارسایی کلیوی مزمن ایجاد میشود. در این حالت، افزایش سطح اوره و سایر متابولیتهای دفعنشده در خون باعث تحریک و التهاب پرده پریکارد میگردد. این نوع پریکاردیت یکی از عوارض شایع در بیماران با نارسایی کلیه پیشرفته است و میتواند همزمان با سایر مشکلات قلبی و عروقی در این بیماران رخ دهد.
علائم پریکاردیت اورمیک شامل درد قفسه سینه، تنگی نفس، تب و علائم نارسایی قلبی است. تشخیص آن بر اساس سابقه بیماری کلیوی، یافتههای بالینی و تصویربرداریهای قلبی مانند اکوکاردیوگرافی انجام میشود. درمان اصلی این نوع پریکاردیت کنترل نارسایی کلیه از طریق دیالیز و مدیریت دقیق وضعیت متابولیکی بیمار است.
داروهای ضدالتهاب نیز ممکن است برای کاهش التهاب پریکارد تجویز شود، اما کنترل موثر اورمی از طریق دیالیز منظم و به موقع، نقش کلیدی در بهبود وضعیت بیماران دارد. نظارت دقیق بر علائم و پاسخ به درمان اهمیت زیادی دارد تا از عوارض جدی مانند افیوژن پریکاردی یا تامپوناد قلبی پیشگیری شود.
پریکاردیت مزمن چیست
پریکاردیت مزمن به التهاب طولانیمدت یا مکرر پرده پریکارد اطلاق میشود که معمولاً بیش از سه ماه ادامه دارد. در این حالت، التهاب پایدار میتواند منجر به ضخیم شدن، فیبروز و چسبندگی لایههای پریکارد شود که عملکرد طبیعی قلب را محدود میکند. این نوع پریکاردیت ممکن است به صورت مکرر پس از پریکاردیت حاد یا به دنبال بیماریهای زمینهای مانند بیماریهای خودایمنی و نارسایی کلیوی ایجاد شود.
علائم پریکاردیت مزمن معمولاً شامل درد خفیف تا متوسط قفسه سینه، تنگی نفس مزمن، خستگی و کاهش تحمل فعالیت بدنی است. در مواردی که التهاب باعث چسبندگی و محدودیت حرکت قلب شود، علائم نارسایی قلب راست یا چپ بروز میکند. تشخیص بر اساس تصویربرداریهای قلبی مانند MRI و اکوکاردیوگرافی همراه با سابقه بالینی دقیق صورت میگیرد تا میزان آسیب و محدودیت عملکرد قلب ارزیابی شود.
درمان پریکاردیت مزمن اغلب ترکیبی از داروهای ضدالتهاب، درمان بیماری زمینهای و در موارد شدید جراحی پریکاردکتومی برای برداشتن پرده ضخیم و چسبنده است. مدیریت دقیق و پیگیری طولانیمدت برای پیشگیری از پیشرفت بیماری و بهبود کیفیت زندگی بیماران ضروری است. همچنین اصلاح سبک زندگی و کنترل عوامل خطر در روند درمان تأثیرگذار است.
پریکاردیت حاد چیست
پریکاردیت حاد به التهاب سریع و ناگهانی پرده پریکارد اشاره دارد که معمولاً کمتر از سه هفته طول میکشد. این نوع پریکاردیت معمولاً در اثر عفونتهای ویروسی شایعترین علت، ایجاد میشود و میتواند علائمی شدید و ناگهانی مانند درد قفسه سینه و تب را به همراه داشته باشد. پریکاردیت حاد میتواند بدون عوارض یا با عوارضی مانند افیوژن پریکاردی و تامپوناد همراه باشد.
در این نوع پریکاردیت، التهاب به سرعت شروع شده و در اغلب موارد با درمان مناسب و به موقع، بهبود مییابد. درد قفسه سینه اغلب شدید است و با تغییر وضعیت بدن یا تنفس عمیق تشدید میشود. در معاینه بالینی ممکن است صدای مالش پریکاردی شنیده شود که نشانه التهاب فعال پرده پریکارد است. تشخیص با استفاده از نوار قلب، اکوکاردیوگرافی و آزمایشهای خونی صورت میگیرد.
درمان پریکاردیت حاد معمولاً شامل داروهای ضدالتهاب غیراستروئیدی، استراحت و کنترل علت زمینهای است. در موارد مقاوم، داروهای کورتیکواستروئید یا داروهای سرکوبکننده ایمنی تجویز میشوند. پیگیری دقیق و مراجعه منظم به پزشک اهمیت دارد تا از عود بیماری یا پیشرفت به حالت مزمن جلوگیری شود.
داروهای درمان پریکاردیت
درمان دارویی پریکاردیت عمدتاً بر کاهش التهاب و کنترل علائم بیماری تمرکز دارد. داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن یا آسپرین، نخستین خط درمان در موارد پریکاردیت حاد و خفیف هستند و به کاهش درد و التهاب کمک میکنند. دوز و مدت مصرف این داروها معمولاً بر اساس شدت بیماری و پاسخ بیمار تنظیم میشود تا بهترین نتیجه حاصل شود.
در مواردی که داروهای ضدالتهاب غیراستروئیدی موثر نباشند یا بیماری مزمن یا مکرر باشد، کورتیکواستروئیدها مانند پردنیزون به کار میروند. این داروها التهاب را به طور مؤثر مهار میکنند اما به دلیل عوارض جانبی زیاد، معمولاً با دقت و تحت نظر پزشک مصرف میشوند. همچنین، داروهای ایمونوساپرسیو (سرکوبکننده ایمنی) مانند آزاتیوپرین یا مایکوفنولات ممکن است در پریکاردیتهای مقاوم یا ناشی از بیماریهای خودایمنی تجویز شوند.
داروهای اضافی مانند کلشیسین نیز در کاهش عود پریکاردیت موثر شناخته شدهاند و به ویژه در پریکاردیتهای مکرر کاربرد دارد. علاوه بر داروها، درمان علت زمینهای بیماری و مراقبتهای حمایتی مانند استراحت و پیگیری منظم از اجزای مهم مدیریت پریکاردیت هستند. انتخاب داروها و برنامه درمانی باید بر اساس نوع، شدت و علت پریکاردیت صورت گیرد تا بهترین نتایج درمانی حاصل شود.
پریکاردیت در بارداری
پریکاردیت در دوران بارداری به دلیل تغییرات فیزیولوژیک قلب و سیستم ایمنی مادر، نیازمند توجه ویژه است. التهاب پرده پریکارد در بارداری میتواند ناشی از عفونتها، بیماریهای خودایمنی یا تغییرات هورمونی باشد و میتواند سلامت مادر و جنین را تحت تأثیر قرار دهد. به دلیل محدودیتهای درمانی در این دوران، تشخیص و مدیریت دقیق بیماری اهمیت بالایی دارد.
علائم پریکاردیت در بارداری مشابه سایر افراد است و شامل درد قفسه سینه، تنگی نفس و تب میشود. با این حال، برخی علائم ممکن است با تغییرات طبیعی بارداری همپوشانی داشته باشند، که باعث تأخیر در تشخیص میشود. استفاده از روشهای تصویربرداری غیرتهاجمی مانند اکوکاردیوگرافی و نوار قلب به تشخیص کمک میکند و از روشهایی که اشعه دارند معمولاً اجتناب میشود.
درمان پریکاردیت در بارداری با تمرکز بر ایمنی مادر و جنین انجام میشود. داروهای ضدالتهاب غیر استروئیدی معمولاً با احتیاط مصرف میشوند و کورتیکواستروئیدها در موارد خاص تجویز میشوند. پیگیری دقیق توسط تیم پزشکی شامل متخصص قلب و متخصص زنان برای مدیریت بهینه بیماری و کاهش عوارض ضروری است. آموزش مادران باردار در شناسایی علائم هشداردهنده نیز از اهمیت بالایی برخوردار است.
ورزش بعد از پریکاردیت
پس از بروز پریکاردیت، بازگشت به فعالیتهای ورزشی باید با دقت و تدریج انجام شود تا از عود بیماری یا آسیب بیشتر به قلب جلوگیری شود. در مرحله حاد بیماری، انجام ورزشهای سنگین و فعالیتهای شدید اکیداً ممنوع است زیرا میتواند التهاب پرده پریکارد را تشدید کند و وضعیت بیمار را وخیمتر سازد. پزشکان معمولاً توصیه میکنند که بیماران تا بهبودی کامل و اطمینان از کنترل التهاب، از فعالیتهای فیزیکی شدید پرهیز کنند.
بعد از بهبودی اولیه و با تایید پزشک، میتوان ورزشهای سبک و کمفشار را به تدریج آغاز کرد. ورزشهای هوازی ملایم مانند پیادهروی، شنا و دوچرخهسواری با شدت کم، به بهبود عملکرد قلب و تقویت سیستم ایمنی کمک میکنند. مهم است که بیمار به بدن خود گوش دهد و در صورت بروز هرگونه علائم مانند درد قفسه سینه، تنگی نفس یا خستگی غیرمعمول، ورزش را متوقف کرده و به پزشک مراجعه کند.
پیگیری منظم وضعیت قلبی از طریق معاینات پزشکی و تصویربرداری قلبی در کنار رعایت توصیههای پزشک، از عوامل کلیدی برای بازگشت ایمن به فعالیتهای ورزشی هستند. آموزش بیمار درباره محدودیتها و نشانههای هشداردهنده نقش مهمی در پیشگیری از عود پریکاردیت و حفظ سلامت بلندمدت قلب دارد.
رژیم غذایی مناسب برای پریکاردیت
رژیم غذایی در مدیریت پریکاردیت نقش حمایتی و تکمیلی دارد و میتواند به کاهش التهاب و بهبود عملکرد قلب کمک کند. مصرف مواد غذایی ضدالتهاب مانند میوهها، سبزیجات تازه، مغزها و دانهها، ماهیهای چرب حاوی امگا-۳ و روغنهای گیاهی سالم مانند روغن زیتون توصیه میشود. این گروههای غذایی با کاهش استرس اکسیداتیو و التهاب سیستمیک، به کاهش التهاب پرده پریکارد کمک میکنند.
همچنین، محدود کردن مصرف غذاهای پرنمک، فرآوری شده و حاوی چربیهای اشباع شده، به کنترل فشار خون و کاهش احتباس مایعات کمک میکند که برای بیماران مبتلا به پریکاردیت و به ویژه کسانی که دچار افیوژن پریکاردی هستند اهمیت دارد. حفظ وزن مناسب و پرهیز از مصرف الکل و دخانیات نیز از عوامل موثر در بهبود وضعیت قلبی و کاهش عوارض بیماری است.
آب کافی نوشیدن و مصرف مواد غذایی سرشار از آنتیاکسیدانها مانند ویتامین C و ویتامین E به تقویت سیستم ایمنی بدن کمک میکند و میتواند روند بهبودی را تسریع نماید. در نهایت، توصیه به پیروی از رژیم غذایی متعادل و متنوع همراه با مراقبتهای پزشکی منظم، بهترین راهکار برای مدیریت بلندمدت پریکاردیت و حفظ سلامت قلب است.
ترکیبات پیشگیری از پریکاردیت
پیشگیری از پریکاردیت بیشتر بر کاهش عوامل زمینهای و تقویت سیستم ایمنی متمرکز است. یکی از مهمترین روشها، کنترل به موقع و دقیق بیماریهای عفونی و خودایمنی است که میتوانند منجر به التهاب پرده پریکارد شوند. واکسیناسیون علیه برخی ویروسها مانند آنفلوآنزا و کرونا میتواند در کاهش خطر ابتلا به پریکاردیت ویروسی موثر باشد.
تغذیه سالم و سبک زندگی فعال با تأثیر مثبت بر عملکرد سیستم ایمنی و کاهش التهابهای مزمن، نقش مهمی در پیشگیری از پریکاردیت دارد. مصرف مواد غذایی حاوی آنتیاکسیدانها، امگا-۳ و ویتامینهای گروه B و C میتواند به حفظ سلامت قلب و جلوگیری از التهاب کمک کند. همچنین پرهیز از مصرف دخانیات و مدیریت استرس از دیگر عوامل مهم در حفظ سلامت پرده پریکارد است.
در موارد خاص، پیگیری منظم بیماریهای مزمن قلبی، کلیوی و سیستم ایمنی توسط پزشک و رعایت دقیق توصیههای درمانی، به پیشگیری از عود یا پیشرفت پریکاردیت کمک میکند. همچنین، پرهیز از مصرف داروهای خودسرانه و توجه به علائم هشداردهنده بیماری از اهمیت بالایی برخوردار است تا در صورت بروز التهاب، درمان سریع و موثر صورت گیرد.
پریکاردیت بیماری مسری است
پریکاردیت به خودی خود یک بیماری مسری محسوب نمیشود، اما برخی از انواع آن که ناشی از عفونتهای ویروسی یا باکتریایی هستند، میتوانند منشاء مسری داشته باشند. ویروسهای عامل پریکاردیت، مانند ویروسهای انتروویروس، آدنوویروس یا پاروویروس، از طریق تماس مستقیم با مایعات تنفسی یا مدفوع قابل انتقال به دیگران هستند. با این حال، خود التهاب پریکارد به عنوان واکنشی به عفونت یا عوامل دیگر، مسری نیست و افراد مبتلا معمولاً نمیتوانند التهاب پریکارد را به دیگران منتقل کنند.
از سوی دیگر، پریکاردیت ناشی از بیماریهای خودایمنی، آسیبهای فیزیکی یا سایر علل غیرعفونی کاملاً غیرمسری است. بنابراین، میزان و احتمال انتقال به دیگران به نوع علت زمینهای پریکاردیت بستگی دارد. رعایت بهداشت فردی، پیشگیری از عفونتها و مراقبتهای پزشکی مناسب میتواند در کاهش خطر انتقال عوامل عفونی مؤثر باشد.
در مجموع، نمیتوان گفت پریکاردیت به عنوان یک بیماری مستقل مسری است، اما مراقبتهای لازم برای جلوگیری از انتقال عفونتهای عامل آن ضروری است تا از شیوع ویروسها و باکتریها جلوگیری شود.
کلشیسین برای پریکاردیت
کلشیسین یک داروی ضدالتهاب است که نقش مهمی در درمان پریکاردیت، به ویژه پریکاردیتهای مکرر و مزمن، ایفا میکند. این دارو با مهار فعالیت سلولهای التهابی و کاهش تجمع نوتروفیلها در ناحیه التهاب، فرآیند التهابی را کاهش میدهد و به تسریع بهبودی کمک میکند. استفاده از کلشیسین در ترکیب با داروهای ضدالتهاب غیر استروئیدی، موجب کاهش مدت زمان درمان و کاهش احتمال عود پریکاردیت میشود.
مطالعات بالینی نشان دادهاند که مصرف کلشیسین به ویژه در دوزهای مناسب و مدت زمان کافی، میتواند به طور قابل توجهی از عود بیماری جلوگیری کند. این دارو معمولاً به صورت خوراکی و با دوز کنترل شده تجویز میشود و بسته به پاسخ بیمار، دوره درمان ممکن است چندین ماه طول بکشد. با این حال، کلشیسین ممکن است عوارض جانبی گوارشی مانند اسهال داشته باشد که در برخی بیماران نیاز به تنظیم دوز دارد.
با توجه به نقش مؤثر کلشیسین در کاهش التهاب و پیشگیری از عود، این دارو به عنوان یک گزینه کلیدی در پروتکلهای درمان پریکاردیت شناخته میشود. استفاده از کلشیسین باید تحت نظر پزشک و با پیگیری منظم انجام شود تا عوارض احتمالی به حداقل برسد و اثربخشی درمان تضمین گردد.
پریکاردیت عودکننده
پریکاردیت عودکننده به حالتی گفته میشود که التهاب پرده پریکارد پس از بهبودی اولیه دوباره بازمیگردد و علائم بیماری مجدداً ظاهر میشوند. این وضعیت میتواند چندین بار در طول زمان اتفاق بیفتد و معمولاً پس از درمان اولیه ناقص یا به دلیل علل زمینهای مانند بیماریهای خودایمنی رخ میدهد. پریکاردیت عودکننده ممکن است باعث مشکلات طولانیمدت در عملکرد قلب و کیفیت زندگی بیمار شود.
علائم پریکاردیت عودکننده مشابه پریکاردیت حاد بوده و شامل درد قفسه سینه، تب، تنگی نفس و احساس ناراحتی عمومی است. تشخیص به موقع و شروع درمان مجدد اهمیت فراوان دارد تا از پیشرفت بیماری جلوگیری شود. در این موارد، درمان اغلب شامل داروهای ضدالتهاب قویتر، کلشیسین و در برخی موارد کورتیکواستروئیدها است تا التهاب کنترل شود و عودهای بعدی کاهش یابد.
مدیریت پریکاردیت عودکننده نیازمند پیگیری دقیق، ارزیابی علتهای زمینهای و اصلاح درمانهاست. در برخی بیماران ممکن است نیاز به اقدامات تهاجمیتر مانند جراحی پریکاردکتومی باشد. آموزش بیمار برای شناسایی سریع علائم و مراجعه به موقع به پزشک، نقش کلیدی در کنترل بیماری و پیشگیری از عوارض جدی دارد.
عوارض پریکاردیت چیست
پریکاردیت در صورتی که به موقع درمان نشود یا شدید باشد، میتواند منجر به عوارض متعددی شود که برخی از آنها تهدیدکننده زندگی هستند. یکی از مهمترین عوارض، تجمع مایع بیش از حد در فضای پریکارد، معروف به افیوژن پریکاردی است که میتواند فشار بر قلب ایجاد کرده و به تامپوناد قلبی منجر شود. تامپوناد یک وضعیت اورژانسی است که در آن فشار مایع روی قلب مانع از پمپاژ موثر خون میشود و نیازمند درمان فوری است.
عوارض دیگر شامل پریکاردیت کنستریکتی یا مزمن است که در آن پرده پریکارد ضخیم و سفت میشود و حرکت طبیعی قلب محدود میگردد. این حالت میتواند به نارسایی قلبی منجر شود و نیازمند مداخلات جراحی است. همچنین، پریکاردیت مکرر یا عودکننده میتواند کیفیت زندگی بیماران را کاهش دهد و درمان آن چالشبرانگیز باشد.
علاوه بر این، عوارض غیرمستقیم مانند ضعف عمومی، خستگی مزمن و مشکلات روانی ناشی از درد و اضطراب نیز در بیماران مبتلا به پریکاردیت دیده میشود. پیگیری دقیق و درمان به موقع نقش کلیدی در کاهش این عوارض و حفظ سلامت بلندمدت قلب دارد.
 دکتر ایرانی DoctorIrani | بررسی و تحلیل مسائل پزشکی روز دنیا و مشاوره تخصصی
دکتر ایرانی DoctorIrani | بررسی و تحلیل مسائل پزشکی روز دنیا و مشاوره تخصصی